La retina è lo strato di cellule nervose deputato alla visione,
si trova nella parte posteriore dell’occhio e si comporta come il rullino di una macchina fotografica: i raggi luminosi passano attraverso la lente dell’occhio e sono focalizzati sulla retina che li trasforma in impulsi elettrici e li invia attraverso il nervo ottico al cervello dove si formeranno le immagini.
Le patologie vitreo-retiniche possono essere causa di importanti compromissioni della vista.

Distacco di vitreo
La parte interna dell’occhio è piena di una sostanza gelatinosa chiamata umor vitreo che è costituito principalmente da collagene, acqua e acido ialuronico ed è in stretto contatto con la retina. Invecchiando, l’umor liquido tende a liquefarsi, e ciò fa sì che possa fluttuare liberamente all’interno dell’occhio quando quest’ultimo si muove. In seguito a questi movimenti, arriva un momento in cui il vitreo si stacca dalla retina e tende a collassare all’interno dell’occhio. Ciò avviene più o meno improvvisamente e di solito causa due sintomi specifici: l’improvvisa comparsa di materiale fluttuante che i pazienti descrivono come “mosche”, nuvole, ragnatele, ecc. E la percezione di luci descritte come luci lampeggianti, flash o luci semicircolari, che di solito compaiono nella parte esterna dell’occhio, specialmente di notte o in condizioni di scarsa illuminazione e che sono noti come fotopsie. Nella maggior parte dei casi, le fotopsie finiscono per scomparire e le “mosche” migliorano col tempo fino a diventare quasi invisibili, anche se in alcuni casi possono essere molto fastidiose, ed in casi estremi è necessaria una vitrectomia per rimuoverle. Nella maggior parte dei casi il distacco di vitreo non determina conseguenze. A volte però può causare fori o rotture retiniche e la possibilità di comparsa di distacco di retina. Per cui in caso di sintomi suggestivi di distacco di vitreo è importante eseguire una visita oculistica completa per escludere alterazioni retiniche.

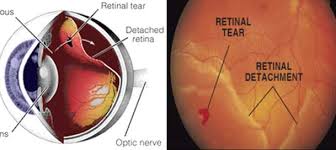
Distacco di retina
È una seria condizione che può comportare la perdita completa della vista se non trattata e risolta. Consiste nella separazione della neuroretina dagli strati sottostanti (EPR). Sebbene la sua origine possa essere traumatica, infiammatoria, o post infettiva, nella maggior parte dei casi è di origine regmatogena ovvero causata da interruzioni della retina (fori, rotture) in seguito ad un distacco vitreo. Può colpire chiunque, tuttavia è più frequenti negli occhi miopi, in quanto spesso presentano zone di degenerazione periferica dove la retina è più debole e fori e rotture possono formarsi più facilmente.
Quando la retina si rompe durante un distacco di vitreo si crea un punto di filtrazione attraverso il quale si accumula fluido che determina il distacco di retina.
I sintomi tipici di un distacco di vitreo sono le cosiddette “mosche” volanti e i lampi di luce. Se il distacco di vitreo origina un distacco di retina, il paziente può accorgersi della comparsa di un’area scura nel campo visivo, inizialmente periferica, poi via via più importante fino a coinvolgere nei casi più gravi l’intero campo visivo.
In caso di sintomi suggestivi di distacco di vitreo è importante eseguire una visita oculistica completa per escludere una rottura o uno foro retinico. Nel caso si riscontrassero queste alterazioni possono essere trattate con una procedura laser ambulatoriale ed indolore. Il distacco di retina, invece, si risolve solo ed esclusivamente con un trattamento chirurgico eseguito in anestesia locale ed in regime di day surgery. La chirurgia può essere eseguita mediante un approccio episclerale e quindi con una tecnica con cui il distacco di retina può essere risolto operando l’occhio dall’esterno. Oppure mediante una vitrectomia, che permette di risolvere il distacco di retina operando direttamente all’interno dell’occhio. In alcuni casi selezionati si effettuare una pneumoretinopessia: il distacco è risolto iniettando nell’occhio una bolla di gas.

Degenerazione maculare legata all’età
La macula è la parte centrale della retina, l’area deputata alla visione più fine e precisa, alla percezione dei dettagli, alla lettura. La degenerazione maculare legata all’età (AMD), come indica il nome, è una malattia progressivamente degenerativa e colpisce solitamente persone di età superiore ai 50-60 anni. Peggiora con l’età ed è abbastanza frequente: si ritiene che circa un terzo della popolazione oltre i 70 anni abbia un certo grado di degenerazione maculare.

La malattia ha due modi di evolversi:
Forma secca Circa l’80% dei pazienti. Nei primi stadi si può riscontrare una distrofia maculare e la presenza di depositi di materiale del catabolismo cellulare noti con il nome di drusen. La progressione verso gli stadi più avanzati è lenta. Può influenzare seriamente la visione, ma passa molto tempo da quando la malattia inizia fino all’insorgenza di una seria compromissione della vista. Esistono degli integratori alimentari a base di sostanze antiossidanti, la cui assunzione può rallentare l’evoluzione della malattia.
Forma umida Circa il 15% – 20% dei pazienti presenta una forma degenerazione maculare umida. In questi casi si riscontra la presenza di piccoli vasi sanguigni anomali, noti come neovasi, che perdono liquido o sangue a livello maulare e causano l’accumulo di liquido intraretinico. In questi pazienti si il calo visivo può essere improvviso e brusco e può accompagnarsi a metamorfopsie cioè alla visione distorta delle immagini o alla visione di una macchia scura e centrale nel campo visivo. È molto importante sottoporsi ad una visita specialistica affinchè possa essere instaurato il trattamento più adeguato. Sono disponibili dei farmaci che sono iniettati direttamente nell’occhio e bloccano la progressione dei neovasi responsabili del problema.
Retinopatia diabetica
La retinopatia diabetica è una temibile complicanza del diabete. Colpisce i pazienti con diabete di tipo 1 e 2 ed è ancora oggi, una delle principali cause di cecità in tutto il mondo.
Il diabete colpisce la retina alterando i vasi sanguigni retinici. Può dar origine ad edema maculare, ovvero ad un accumulo di liquido nella regione maculare, determinando calo della vista, oppure può causare la graduale chiusura di piccoli vasi sanguigni retinici riducendo l’afflusso sanguigno in intere aree retiniche, questo fenomeno è noto come ischemia retinica. Se l’ischemia colpisce la macula, provoca una perdita della vista che è quasi impossibile trattare. Se invece, l’ischemia coinvolge la periferia retinica, potrebbe dare origine alla comparsa di vasi sanguigni anomali di nuova formazione, noti come neovasi, che possono causare gravi complicazioni, come sanguinamento all’interno dell’occhio (emorragie vitreali), distacchi retinici trazionali e, nei casi più gravi, persino un glaucoma molto difficile da trattare noto come glaucoma neovascolare. Per valutare lo stato della retina dei pazienti diabetici è fondamentale l’esecuzione periodica di una visita oculistica alla quale può talvolta essere necessario associare una fluorangiografia (FAG), esame che studia la circolazione retinica mediante l’impiego di una sostanza di contrasto denominata fluoresceina, e di un OCT.


Trazione vitreomaculare e pucker maculare
In alcune occasioni si verifica un distacco di vitreo incompleto: può rimanere aderente all’area maculare e causarne una trazione anomala determinando metamorfopsie e calo del visus. È facilmente diagnosticabile eseguendo un OCT (tomografia a coerenza ottica) della macula. Se la trazione non si risolve e la sintomatologia persiste è necessario intervenire mediante l’esecuzione di una vitrectomia per ripristinare l’anatomia maculare e recuperarne la funzione visiva. Talvolta a causa di un distacco di vitreo si può formare una membrana sulla superficie retinica, in particolare sulla regione maculare. Col tempo essa può contrarsi alterando il normale profilo maculare, causando calo della vista e visione distorta delle immagini. E’ fondamentale l’esecuzione di un OCT per la diagnosi. Il trattamento è chirurgico è prevede l’esecuzione di una vitrectomia con la contestuale rimozione del pucker.
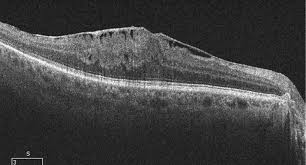

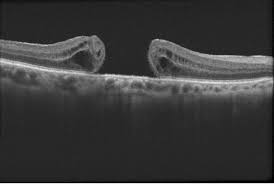
Foro maculare
Una trazione vitreale anomale può determinare la formazione di un foro maculare. La sintomatologia tipica è rappresentata dalla comparsa di perdita della visione centrale del campo visivo e può essere accompagnata a metamorfopsie cioè visione deformata delle immagini. È fondamentale per la diagnosi l’esecuzione di un OCT. Se non riconosciuto e trattato, il foro maculare potrebbe, col tempo, ingrandirsi e causare un calo della vista sempre maggiore. Il trattamento prevede l’esecuzione di un intervento chirurgico che si chiama vitrectomia
Dott. FABRIZIO FRANCO