La cornea è un tessuto altamente differenziato che non presenta vasi sanguigni. Essa consente la rifrazione e la trasmissione della luce.
È uno dei mezzi diottrici dell’occhio ed è paragonabile ad una lente concava-convessa, con una faccia anteriore, a contatto con il film lacrimale, ed una posteriore, immersa nell’umore acqueo. Questi fluidi le permettono il mantenimento delle sue caratteristiche fisiologiche
E’ composta da tre strati:
Epitelio: costituito da cellule stratificate strettamente legate l’una all’altra e poggiate mediante solidi ponti di ancoraggio alla membrana basale che le sostiene. Ha la funzione di mantenere la trasparenza della cornea, di essere una barriera contro agenti esterni e presenta una forte resistenza all’abrasione ed una rapida capacità di guarigione.
Stroma: È la parte più spessa della cornea ed è composta da fibre collagene disposte in fogli tra loro paralleli. Tutte le fibre hanno la stessa direzione all’interno di ogni foglio, ma tra i fogli la direzione è obliqua. Questa distribuzione è ciò che rende la cornea trasparente.
Endotelio: È un singolo strato di cellule che provvedono a disidratare la cornea per mantenere la sua trasparenza. Le cellule endoteliali non si rigenerano e si perdono con l’età. Questo invecchiamento può verificarsi in modo esagerato ed accelerato nelle distrofie o come conseguenza della chirurgia oculare. Nel giovane adulto ci sono tra 3.000 e 3.500 cellule / mm2, sono considerate critiche situazioni con densità cellulare di 500-700 cellule / mm2. In caso di inefficienza dell’endotelio, la cornea si riempie di umore acqueo e perde la sua trasparenza
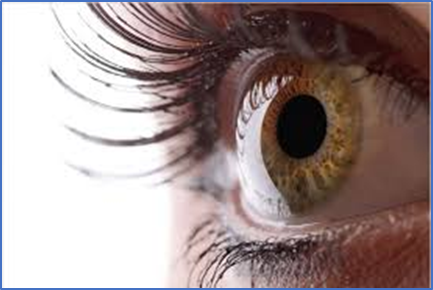

Cicatrici ed opacità corneali
La cornea è un tessuto che deve essere trasparente per consentire il passaggio della luce alla retina. Diverse sono le cause per cui può perdere la sua trasparenza: infezioni congenite o acquisite, traumatismi e cicatrici, distrofie corneali.
A seconda della sua posizione e densità, una cicatrice può causare perdita della vista in diversi gradi. La diagnosi viene posta mediante una visita oculistica e può essere approfondita mediante un OCT del segmento anteriore (SA), una conta endoteliale ed una topografia corneale.
Distrofia endoteliale di Fuchs o Cornea Guttata
I pazienti con cornea guttata hanno meno cellule endoteliali del normale, per cui il mantenimento della trasparenza della cornea può essere compromesso. I primi sintomi compaiono al mattino sotto forma di visione offuscata che può migliorare durante il giorno. Nelle fasi più evolute la visione offuscata persiste per tutto il giorno, e può dar luogo alla percezione di nebbia o aloni intorno alle luci. Nella fase terminale, può insorgere dolore a causa della rottura di bolle o vescicole che si formano negli strati più esterni della cornea. La diagnosi è clinica. Può essere eseguita una conta endoteliale. Il trattamento definitivo è sostanzialmente di tipo chirurgico e prevede l’esecuzione di un trapianto di cornea endoteliale (ovvero del solo strato interno della cornea).


Abrasione corneale recidivante
Si tratta di un’alterazione dello strato più esterno della cornea, quindi dell’epitelio che si caratterizza di solito per l’insorgenza al risveglio con l’apertura degli occhi e, si accompagna a forte dolore. Il fenomeno si ripete ad intervalli irregolari e senza una causa apparente.
I pazienti di solito riferiscono un precedente trauma tipicamente con un foglio o con un qualsiasi altro oggetto, che ha prodotto una prima abrasione della cornea. Quest’ultima guarisce ma l’epitelio non ha una buona stabilità e in seguito ad un nuovo traumatismo o in seguito ad una brusca apertura delle palpebre (tipicamente al risveglio), la ferita può riaprirsi e il processo ricomincia. Altre volte invece, una debolezza congenita dell’epitelio può dar luogo a questo problema: si tratta delle distrofie della membrana basale dell’epitelio, della map-dot-finger print ecc. . L’abrasione si cura con farmaci topici ri-epitelizzanti, o applicando una lenti a contatto terapeutica o con il bendaggio oculare. Un ottimo aiuto viene dalla chirurgia refrattiva: con il laser è possibile eseguire una PTK (cheratectomia fototerapeutica) ed azzerare completamento ogni imperfezione della riepitelizzazione. Il laser leviga la superficie della cornea e favorisce la crescita dell’epitelio con una buona adesione fra le varie cellule e riducendo notevolmente la probabilità di recidiva
Cheratiti
La cheratite è un’infiammazione della cornea. Le cause sono molteplici:
Secchezza oculare: generalmente determina una cheratite superficiale che guarisce senza lasciare sequele. Si manifesta come una sensazione di corpo estraneo, arrossamento e nei casi più gravi, calo della vista. La sintomatologia di solito migliora con l’impiego di lacrime artificiali.
Infezioni virali: la più frequente è la cheratite da herpes simplex che può esitare in una cicatrice corneale che talvolta può richiedere un trapianto di cornea. Sono ricorrenti e la diagnosi e il trattamento precoci sono essenziali.
Infezioni batteriche, fungine o amebiche: più frequenti nei pazienti portatori di lenti a contatto o che hanno subito un precedente trauma o erosione. Possono essere infezioni molto gravi, richiedono l’uso di colliri antibiotici e di solito si risolvono lasciando cicatrici corneali che possono limitare la vista.
Altre cause: da esposizione per esempio in pazienti con chiusura palpebrale incompleta, da caustici, forme attiniche da esposizione (tipiche di sciatori o saldatori senza occhiali).

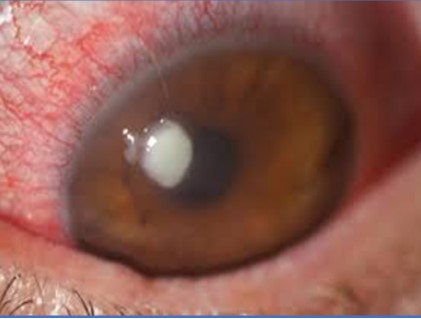
Cheratocono
Il cheratocono è una patologia caratterizzata da un’alterazione strutturale delle fibre di collagene che compongono lo stroma (la parte più spessa della cornea): esse risultano più deboli del normale e possono dar luogo ad una progressiva ectasia (deformazione) della. I sintomi si manifestano con un aumento dell’astigmatismo (tipicamente irregolare) e con un progressivo calo della qualità e quantità di vista. Di solito insorge nell’adolescenza e progredisce nel corso degli anni. E’ fondamentale perciò la diagnosi precoce: è diagnosticato mediante l’esecuzione di una topografia corneale. Il primo passo nella gestione della patologia è bloccarne la progressione. Il trattamento principe per questo scopo è il cross linking e permette tramite l’imbibizione della cornea con riboflavina e sua attivazione mediante irraggiamento con raggi UV di migliorare la tenuta delle fibre collagene corneali e di bloccare la progressione del cheratocono. Raggiunto l’obiettivo, si cura l’aspetto ottico e quindi tramite la prescrizione di una lente a contatto personalizzata si raggiunge una buona qualità di visione.

Talora si può far ricorso all’impianto di anelli intrastromali. Si tratta di segmenti trasparenti posizionati nello spessore della cornea. Il loro scopo è strutturale: rafforzano e regolarizzano la cornea, impedendo la progressione del cheratocono. Agiscono anche migliorando la qualità visiva e diminuendo l’astigmatismo irregolare e le aberrazioni di ordine superiore che non possono essere corretti con occhiali o lenti a contatto. L’impianto degli anelli viene eseguita in anestesia topica (gocce), in regime ambulatoriale ed è laser assistito. Si tratta di un intervento chirurgico reversibile cioè se il risultato ottenuto non è soddisfacente, gli anelli possono essere rimossi e la cornea ritorna nello stato preoperatorio. Per correggere un’eventuale residuo refrattivo, si possono usare occhiali, lenti a contatto o eventualmente lenti intraoculari.

Ai casi più gravi ed avanzati è riservato il trapianto di cornea, in particolare il trapianto lamellare anteriore (DALK) che permette di sostituire solo la parte alterata della cornea e di ridurre il rischio di rigetto.
Trapianto di cornea
Il trapianto di cornea viene eseguito quando la cornea perde la sua trasparenza o la sua integrità strutturale è gravemente compromessa tanto da peggiorarne le caratteristiche ottiche (in caso di cheratocono, ectasia post-chirurgica, ecc). Può essere eseguito in anestesia locoregionale, tuttavia per una maggior sicurezza del paziente si preferisce eseguirlo in anestesia generale. E’ una procedura che si esegue in regime di Day-surgery.
Esistono diversi tipi di trapianto di cornea. A seconda della problematica da trattare il chirurgo decide per il tipo di trapianto più adeguato.
Cheratoplastica perforante: consiste nella sostituzione di tutti gli strati della cornea.
Trapianti Lamellari: viene trapiantata solo la parte malata
Trapianto Lamellare Anteriore si esegue nel caso di patologie coinvolgenti lo stroma corneale: cheratocono, cicatrici corneali, ectasie post-chirurgiche, distrofie corneali
Trapianto Endoteliale: per patologie che colpiscono l’endotelio, quali la distrofia di Fuchs, la cheratopatia bollosa, scompensi endoteliali postchirurgici

Dott. FABRIZIO FRANCO

